Los venotónicos son sustancias —algunas de origen vegetal— que se utilizan para aliviar síntomas de insuficiencia venosa como pesadez, dolor, calambres o hinchazón leve. En consulta suelen aparecer como “tratamiento de apoyo” porque, en ciertos pacientes, pueden reducir la sensación de piernas cargadas y mejorar el confort, especialmente en épocas de calor o cuando no puedes usar medias de compresión de forma constante.
Tabla de contenidos
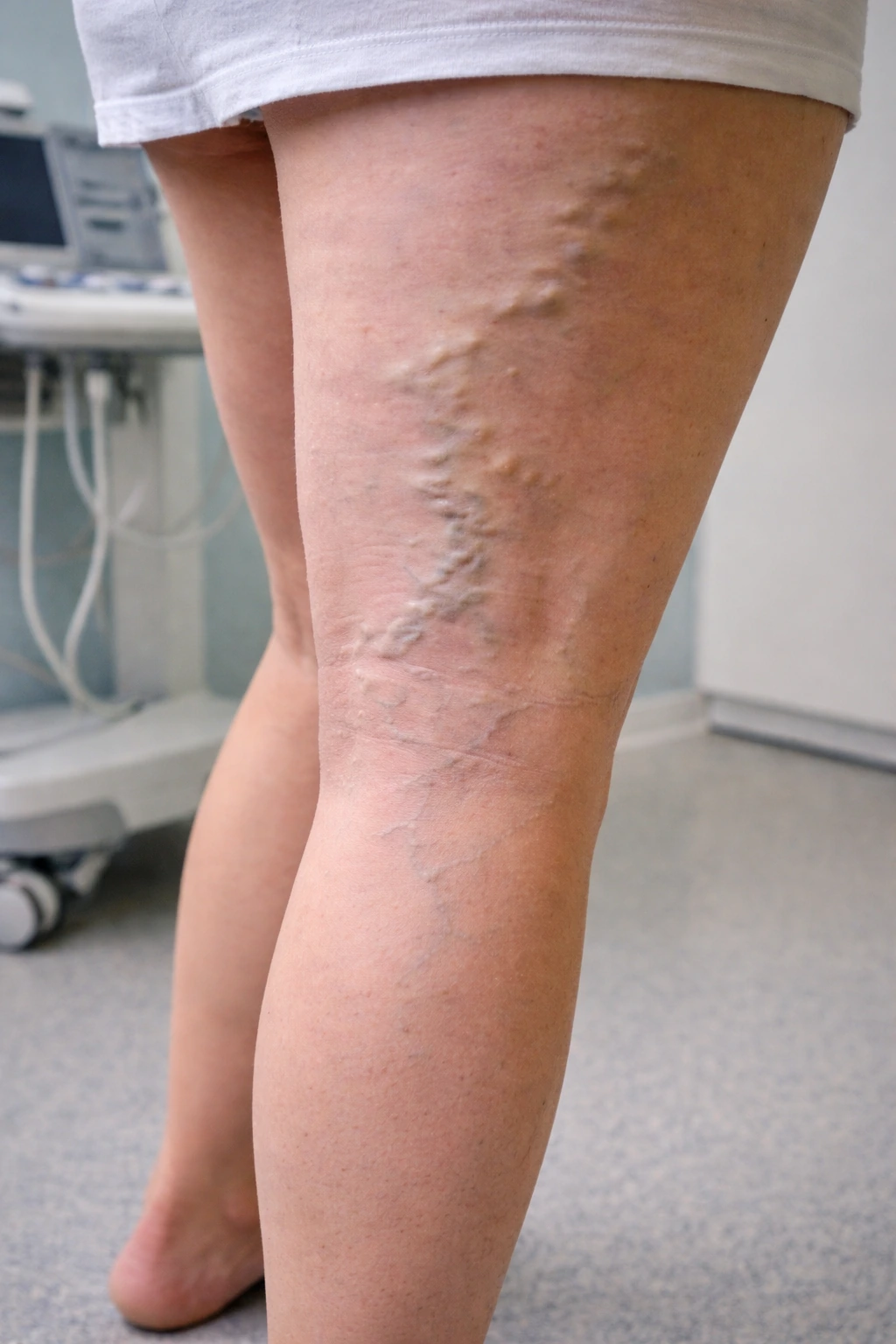
Una variz es una vena que se ha dilatado y se ha vuelto tortuosa porque la sangre no circula correctamente de vuelta hacia el corazón. En las piernas, las venas trabajan “contra la gravedad” y dependen de dos ayudas: las válvulas venosas ("compuertas" que evitan el retroceso de la sangre) y la bomba muscular de la pantorrilla (que impulsa la sangre cuando caminamos).
Cuando esas válvulas fallan o la vena se debilita, parte de la sangre puede acumularse en la pierna. Esa congestión empeora la dilatación de la vena y, con el tiempo genera los síntomas típicos de las varices: pesadez, hinchazón de tobillos, calambres o "piernas cansadas", sobre todo al final del día o con la exposición al calor.
Guías esenciales sobre varices y piernas cansadas
Si quieres ir al grano, aquí tienes las guías prácticas más útiles según tu caso:
- → Cómo elegir medias de compresión (clase, longitud y talla)
- → Piernas cansadas en verano: por qué empeoran y qué hacer
- → 5 ejercicios para activar la “bomba” de la pantorrilla
- → Venotónicos y suplementos: qué esperar (y qué no)
- → Varices: cuándo solicitar valoración y qué pruebas se suelen hacer (eco-Doppler)

¿Qué relación tienen las varices con las piernas cansadas?
Simplificando, las varices suelen aparecer cuando las válvulas de las venas dejan de cerrar bien y parte de la sangre se acumula en las piernas. Esa congestión venosa se traduce en síntomas muy típicos: pesadez, cansancio, sensación de tensión, hinchazón de tobillos y, en algunos casos, calambres nocturnos o picor. Estos síntomas suelen empeorar a lo largo del día, sobre todo con calor o si pasas muchas horas de pie o sentado, y suelen mejorar al elevar las piernas o al caminar.
No todo el mundo con piernas cansadas tiene varices visibles. Puede haber insuficiencia venosa sin venas “marcadas”, y también puede haber varices visibles asintomáticas o con pocos síntomas.
Las piernas cansadas no siempre son varices
Como hemos comentado, la pesadez de piernas es muy frecuente y tiene causas diversas. A veces la causa es venosa, pero en otras ocasiones no lo es. Entre los factores más habituales que la empeoran están:
- Estar muchas horas sentado/de pie (sedentarismo): la “bomba muscular” de la pantorrilla trabaja menos.
- Calor: vasodilatación y más congestión.
- Embarazo: cambios hormonales y aumento de presión abdominal.
- Sobrepeso: mayor carga y presión venosa.
- Retención de líquidos (edema) por hábitos o situaciones concretas (otras enfermedades).
Esto no significa que “sea normal y ya está”. Significa que hay que mirar el conjunto. Si la molestia es repetitiva, ves hinchazón al final del día o aparecen cambios en la piel, merece la pena solicitar valoración especializada.
Síntomas que sugieren origen venoso
Un patrón bastante compatible con insuficiencia venosa y/o varices suele incluir varios de estos puntos:
- Pesadez o cansancio que aumenta al final del día.
- Tobillos hinchados (especialmente por la tarde).
- Empeora con el calor, los viajes largos o pasando mucho tiempo quieto (de pie o sentado).
- Mejora al caminar o al elevar las piernas.
- Calambres nocturnos o sensación de inquietud.
- Picor, dermatitis o cambios de color en la zona del tobillo con el tiempo.
Si además ves venas dilatadas, arañas vasculares o notas una pierna “más cargada” de forma persistente, la probabilidad de que los síntomas sean de origen venoso, aumenta.
Cuando queremos confirmar que el origen de los síntomas es venoso (aunque no haya varices visibles), la prueba que más aclara es la ecografía Doppler.
→ Varices: cuándo solicitar valoración y qué pruebas se suelen hacer.
Medidas útiles para aliviar los síntomas
Lo primero que tienes que saber es que no existe ningún “truco” que repare una vena que no funciona correctamente, pero sí hay medidas que reducen la congestión y pueden mejorar la clínica del día a día.
Movimiento y pausas: la medida más rentable
Si tus síntomas empeoran al final del día, una de las razones más frecuentes es simple: la sangre se queda “estancada” cuando pasas horas inmóvil. La pantorrilla actúa como una bomba que impulsa la sangre: cada paso comprime venas y empuja la sangre hacia el corazón. Por eso, en problemas venosos, caminar suele aliviar más que estar quieto, incluso aunque estés cansado.
Qué hacer en la práctica:
-
Si trabajas sentado, levántate 2–3 minutos cada hora y camina un poco. Si no puedes, haz flexión-extensión de tobillos (como “pisar un acelerador”) durante 30–60 segundos. Aquí es útil utilizar un step de gimnasio o un reposapiés.
-
Si trabajas de pie, evita mantener la misma posición toda la jornada. Cambia el apoyo, camina pequeños tramos y alterna momentos de apoyo en puntas/talones sobre cada uno de los pies.
Si quieres una rutina simple para casa y oficina (sin material), aquí tienes 5 ejercicios para activar la bomba de la pantorrilla.
→ 5 ejercicios para activar la “bomba” de la pantorrilla
Elevación de piernas: bajar presión y descargar el tobillo
La elevación funciona porque favorece el retorno de la sangre desde los tobillos hasta el corazón y, por tanto, reduce la presión venosa sobre los tejidos. Si notas que el tobillo se hincha al final del día, elevar las piernas suele ser una de las medidas con mejor respuesta inmediata.
Cómo hacerlo bien:
-
Mejor 15–20 minutos que “un ratito” de cualquier forma.
-
Idealmente, eleva las piernas de modo que queden por encima del nivel del corazón (no solo un cojín bajo los pies).
-
Hazlo especialmente al final del día o después de estar mucho rato de pie o sentado.
Si al elevar notas alivio claro y repetido, es una pista de que el componente venoso está presente.
Frío y evitar calor: alivio sintomático, no tratamiento
El calor dilata los vasos (sobre todo las venas) y suele empeorar la congestión venosa; por eso muchas personas empeoran en verano o tras duchas calientes largas. El frío disminuye el calibre de los vasos (vasoconstricción) lo que puede aliviar la sensación de pesadez y la hinchazón leve.
Qué suele ayudar:
-
Duchas templadas a frescas al final del día, especialmente en pantorrillas y tobillos.
-
Evitar fuentes de calor prolongado (baños muy calientes, sauna, exposición intensa al sol en piernas si te hinchas con facilidad).
-
En días de mucho calor, prioriza movimiento suave y pausas: la inmovilidad + calor es el peor combo.
- Al contrario de lo que puedes pensar, las duchas intermitentes de frío-calor no son recomendables: en algunos casos empeoran el edema. Es mejor una ducha de agua templada y acabarla con agua fría en las piernas.
En verano el empeoramiento suele ser muy claro: aquí tienes medidas específicas (qué hacer y qué evitar).
→ Piernas cansadas en verano: por qué empeoran y qué hacer
Piel: cuando el problema venoso también se nota por fuera
Con el tiempo, la congestión venosa puede producir en la piel sequedad, picor, irritación e incluso cambios de color en la zona del tobillo. En pacientes con problemas crónicos, la piel puede llegar a romperse y aparecer complicaciones como las úlceras venosas.
Lo básico (y útil):
-
Hidrata la piel a diario si hay sequedad o picor, especialmente en tobillos.
-
Evita el rascado: si hay picor persistente o enrojecimiento, conviene abordarlo porque a veces es dermatitis por estasis.
-
Si aparece una herida que no cura o piel muy endurecida/cambios de color progresivos, eso ya no es solo estética: debes consultar con un profesional cualificado.
Resumen práctico (2 minutos)
Camina 2–3 min cada hora
Eleva las piernas 15–20 min
Evita calor prolongado
Hidrata y no te rasques
Medias de compresión: cuándo ayudan
⚠️ ¡Ojo! Si tienes una herida que no cicatriza, hinchazón marcada o cambios importantes en la piel, no inicies terapia de compresión por tu cuenta. Primero debes solicitar valoración vascular por un especialista y, tras obtener un diagnóstico adecuado, iniciar la terapia de compresión con una pauta adecuada.
Las medias de compresión son una herramienta muy útil en el tratamiento de la insuficiencia venosa, tanto con varices como sin ellas. Las medias de compresión aplican presión graduada (más alta en el tobillo y disminuye hacia el muslo). Eso ayuda a reducir la congestión distal y mejora los síntomas como la pesadez y el edema cuando se usan correctamente.

Dicho esto, el éxito del tratamiento compresivo depende de dos cosas: elegir la presión adecuada y seleccionar la talla correcta. Una media insuficiente puede no notarse; una excesiva, si no está indicada, puede ser incómoda o, incluso, producir complicaciones.
La diferencia entre que la compresión ayude o se abandone suele estar en la clase y la talla: aquí tienes una guía práctica para acertar.
Venotónicos y suplementos: qué esperar

Ahora bien, los venotónicos no corrigen la causa de las varices (no reparan válvulas ni eliminan venas dilatadas) y su efecto suele ser moderado y variable, con una evidencia científica débil. En otras palabras: pueden ayudar a síntomas, pero no son la mejor opción terapéutica ni sustituyen medidas mecánicas (movimiento, elevación, compresión cuando esté indicada) ni una valoración especializada si hay signos de progresión.
Qué tener en cuenta antes de tomarlos:
-
Busca productos con principios activos identificables y dosis claras (no “mezclas propietarias” sin saber qué estás tomando).
-
Si estás embarazada, tomas anticoagulantes o antiagregantes o tienes alguna enfermedad hepática y/o renal, debes consultar antes a un profesional cualificado.
-
Si hay edema importante, cambios de piel o herida abierta, los suplementos no son el camino: primero hay que diagnosticar y establecer un tratamiento correcto.
Si te interesa profundizar en el tema, aquí tienes la guía completa sobre venotónicos (qué esperar y qué no). → Venotónicos y suplementos para varices
Cuándo pedir valoración
Si los síntomas son leves y mejoran con movimiento, elevación y medidas básicas, suele ser razonable empezar por medidas físicas.
Pedir valoración no significa operarse. Una valoración especializada sirve para confirmar el diagnóstico (eco-Doppler si procede), graduar la severidad y decidir si conviene tratar para mejorar calidad de vida o prevenir complicaciones.
Cuándo pedir valoración (no urgente)
Conviene pedir cita si aparece cualquiera de estas situaciones:
- Síntomas persistentes (pesadez, dolor, calambres) que se repiten semana tras semana.
- Hinchazón de tobillos frecuente, especialmente por la tarde, o edema que progresa.
- Cambios en la piel (picor/dermatitis, oscurecimiento en el tobillo, endurecimiento).
- Venas cada vez más visibles o dolorosas, o aparición rápida de nuevas varices.
- Dudas sobre si necesitas compresión terapéutica o mala tolerancia pese a talla correcta.
Cuándo consultar con prioridad (señales de alarma)
No pruebes en casa si aparece alguno de estos signos:
- Hinchazón súbita de una sola pierna con dolor, calor o enrojecimiento (descartar trombosis).
- Herida que no cicatriza o sospecha de úlcera.
- Dolor en reposo, pie frío o cambio marcado de color (descartar componente arterial).
Si quieres saber qué se hace en una valoración (qué preguntamos, qué explora la eco-Doppler y cómo se decide el tratamiento), aquí lo tienes paso a paso.
→ Varices: cuándo solicitar valoración por un especialista.
Conclusión
Varices y piernas cansadas suelen compartir un componente venoso: congestión que empeora con inmovilidad y calor, y mejora al caminar o elevar las piernas. Puedes aliviar mucho con medidas simples (movimiento, elevación, evitar sedentarismo prolongado) y, si encaja tu caso, con medias de compresión bien elegidas. Si aparecen signos de alarma o cambios cutáneos importantes, no es un tema para resolver “a ojo”: requiere valoración adecuada.
Referencias científicas
-
- Fitridge R, Thompson M, eds. Mechanisms of Vascular Disease: A Reference Book for Vascular Specialists. Adelaide (AU): University of Adelaide Press; 2011. Acceso al libro.
- De Maeseneer MG, Kakkos SK, Aherne T, et al. Editor’s Choice – European Society for Vascular Surgery (ESVS) 2022 Clinical Practice Guidelines on the Management of Chronic Venous Disease of the Lower Limbs. Eur J Vasc Endovasc Surg. 2022;63(2):184-267. DOI: 10.1016/j.ejvs.2021.12.024
- Dix FP, Reilly B, David MC, Simon D, Dowding E, Ivers L et al. Effect of leg elevation on healing, venous velocity and ambulatory venous pressure in venous ulceration. Phlebology. 2005;20(2):87-94. DOI: 10.1258/0268355054069179
- Fowkes FG, Evans CJ, Lee AJ. Prevalence and risk factors of chronic venous insufficiency. Angiology. 2001;52 Suppl 1:S5-S15. DOI: 10.1177/0003319701052001S02
- Naci B, Ozyilmaz S, Aygutalp N, Demir R, Baltaci G, Yigit Z. Effects of Kinesio Taping and compression stockings on pain, edema, functional capacity and quality of life in patients with chronic venous disease: a randomized controlled trial. Clin Rehabil. 2020;34(6):783-793. DOI: 10.1177/0269215520916851
- Mansilha A, Gianesini S, Ulloa JH, et al. Pharmacological treatment for chronic venous disease: an umbrella review of systematic reviews. Int Angiol. 2022;41(3):249-257. DOI: 10.23736/S0392-9590.22.04877-5
Descubre otros artículos relacionados

Mejores medias de compresión en 2026: cómo elegirlas para varices, piernas cansadas, viajes y edema
Vicente Molina
02/19/2026
Angiólogo y cirujano vascular. Escribo y reviso contenidos sobre salud vascular (venas y arterias) con enfoque práctico y basado en evidencia. Además, superviso la revisión científica del sitio para mantener la información clara y actualizada.
- This author does not have any more posts
